પગ અને ઘૂંટી
હોમ » મુખ્ય વિભાગો » પગ અને પગની ઘૂંટી
પ્રસ્તાવના
માનવ પગની ઘૂંટી એ એક જટિલ સાંધા છે જેમાં પગ અને પગ બંનેના હાડકાંના સંયોજનનો સમાવેશ થાય છે. પગની ઘૂંટીમાં મુખ્યત્વે ત્રણ હાડકાંનો સમાવેશ થાય છે, પરંતુ તેની કાર્યક્ષમતામાં પગના અન્ય હાડકાં પણ સામેલ છે. અહીં પગની ઘૂંટી અને તેમની સંબંધિત હલનચલન સાથે સંકળાયેલા હાડકાંની વિગતવાર સૂચિ છે.
પગની ઘૂંટીની ઇજાઓનું નિદાન કરવા, શસ્ત્રક્રિયાઓનું આયોજન કરવા અને અસરકારક સારવાર અને પગની સ્થિતિના પુનર્વસનની ખાતરી કરવા માટે આ હાડકાં અને તેમના આંતરજોડાણોને સમજવું જરૂરી છે.
માનવ પગની ઘૂંટીમાં હાડકાં:
- ટિબિયા (શિનબોન): ટિબિયા, અથવા શિનબોન, નીચલા પગના બે હાડકાંમાંથી મોટા અને મજબૂત છે. તે શરીરનું મોટાભાગનું વજન સહન કરે છે અને તાલસ સાથે જોડાઈને પગની ઘૂંટીના સાંધાનો મધ્યવર્તી (આંતરિક) ભાગ બનાવે છે.
- ફાઈબ્યુલા: ફાઈબ્યુલા એ નીચલા પગનું પાતળું અને નાનું હાડકું છે. તે ટિબિયાની સમાંતર ચાલે છે અને તાલસ સાથે જોડાઈને પગની ઘૂંટીના સાંધાનો બાજુનો (બાહ્ય) ભાગ બનાવે છે.
- તાલુસ: તાલુસ એ પગની ઘૂંટીની ટોચ પરનું હાડકું છે જે પગને પગ સાથે જોડે છે. તે ટિબિયા અને ફાઇબ્યુલા સાથે જોડાય છે, પગની ઘૂંટીની સાંધા બનાવે છે અને પગની હિલચાલ અને સ્થિરતામાં નિર્ણાયક ભૂમિકા ભજવે છે.
- પશ્ચાદવર્તી મેલેઓલસ: ટિબિયાનો ભાગ, પશ્ચાદવર્તી મેલેઓલસ પગની ઘૂંટીના સાંધાનો પાછળનો ભાગ બનાવે છે. તે સંયુક્તની સ્થિરતામાં ફાળો આપે છે અને અસ્થિબંધન માટે જોડાણ તરીકે સેવા આપે છે.
પગની ઘૂંટી સાથે જોડાયેલા પગના હાડકાં:
- કેલ્કેનિયસ (હીલ બોન): એ હીલ બોન તરીકે પણ ઓળખાય છે, કેલ્કેનિયસ એ પગનું સૌથી મોટું હાડકું છે. તે પગના પાછળના ભાગનો પાયો બનાવે છે અને સબટાલર સાંધામાં તાલુસ સાથે જોડાય છે, જે પગના વ્યુત્ક્રમ અને આવર્તન હલનચલન માટે પરવાનગી આપે છે.
- નેવીક્યુલર બોન: તાલુસની સામે સ્થિત, નેવીક્યુલર બોન એ ટર્સલ હાડકાંમાંથી એક છે જે પગની કમાન બનાવવામાં મદદ કરે છે અને સમગ્ર પગમાં વજનના વિતરણમાં મદદ કરે છે.
- ક્યુબોઇડ બોન: ક્યુબોઇડ હાડકું એ બીજું ટર્સલ હાડકું છે, જે કેલ્કેનિયસની સામે પગની બાજુની બાજુએ સ્થિત છે. તે પગની બાજુની સ્તંભને સ્થિર કરવામાં મદદ કરે છે અને પગની એકંદર રચનામાં ફાળો આપે છે.
- ત્રણ ક્યુનિફોર્મ હાડકાં (મધ્યમ, મધ્યવર્તી, બાજુની): નેવિક્યુલર હાડકાની સામે ત્રણ ક્યુનિફોર્મ હાડકાં (મધ્યવર્તી, મધ્યવર્તી અને બાજુની) સ્થિત છે. તેઓ પગની ત્રાંસી કમાન બનાવવામાં મદદ કરે છે અને સ્થિરતા અને સુગમતા પ્રદાન કરે છે.
- મેડીયલ મેલેઓલસ: આ પગની ઘૂંટીની અંદરની બાજુની પ્રાધાન્યતા છે, જે ટિબિયાના નીચલા છેડા દ્વારા રચાય છે. તે પગની ઘૂંટીના સાંધાને સ્થિરતા પ્રદાન કરે છે અને અસ્થિબંધન માટે જોડાણ બિંદુ તરીકે સેવા આપે છે.
- લેટરલ મેલેઓલસ: ફાઈબ્યુલાના નીચલા છેડા દ્વારા રચાયેલી, લેટરલ મેલેઓલસ એ પગની બહારની બાજુએ હાડકાનો બમ્પ છે. તે સ્થિરતા પણ પ્રદાન કરે છે અને અસ્થિબંધન માટે મુખ્ય જોડાણ બિંદુ છે.
- નેવીક્યુલર બોન: તાલુસની સામે સ્થિત, નેવીક્યુલર બોન એ ટર્સલ હાડકાંમાંથી એક છે જે પગની કમાન બનાવવામાં મદદ કરે છે અને સમગ્ર પગમાં વજનના વિતરણમાં મદદ કરે છે.
- સેસામોઇડ હાડકાં: આ મોટા અંગૂઠાના રજ્જૂમાં જડેલા નાના હાડકાં છે, જે પગની ઘૂંટીનો સીધો ભાગ નથી પરંતુ પગના કાર્ય અને મિકેનિક્સ માટે નિર્ણાયક છે. તેઓ ચાલવા અને દોડતી વખતે વજન-વહન તણાવને શોષવામાં મદદ કરે છે.
- અગ્રવર્તી ઇન્ફિરિયર ટિબિયોફિબ્યુલર લિગામેન્ટ: હાડકાં ન હોવા છતાં, આ અસ્થિબંધન પગની ઘૂંટીમાં ટિબિયા અને ફાઇબ્યુલાને જોડે છે, જે સિન્ડેસ્મોસિસની સ્થિરતામાં ફાળો આપે છે, જે સંયુક્ત છે જ્યાં બે હાડકાં મળે છે.
પગની ઘૂંટી સંયુક્ત દ્વારા નિયંત્રિત હલનચલન
- પ્લાન્ટરફ્લેક્સિઅન: આ હિલચાલમાં પગથી દૂર, અંગૂઠાને નીચે તરફ નિર્દેશિત કરવાનો સમાવેશ થાય છે. તે મુખ્યત્વે ટિબિયા, ફાઇબ્યુલા અને તાલસ વચ્ચેની ક્રિયાપ્રતિક્રિયા દ્વારા નિયંત્રિત થાય છે. ગેસ્ટ્રોકનેમિયસ અને સોલિયસ જેવા સ્નાયુઓ આ ક્રિયામાં સામેલ છે.
- ડોર્સિફ્લેક્શન: આ પગના અંગૂઠાને શિન તરફ ઉપર લાવવાની હિલચાલ છે. આ ગતિને મંજૂરી આપવા માટે ટિબિયા અને ફાઇબ્યુલા તાલસ સાથે જોડાય છે. ટિબિઆલિસ અગ્રવર્તી સ્નાયુ ડોર્સિફ્લેક્શનમાં મુખ્ય ભૂમિકા ભજવે છે.
- વ્યુત્ક્રમ: આ ચળવળમાં પગના તળિયાને અંદરની તરફ, શરીરની મધ્યરેખા તરફ ફેરવવાનો સમાવેશ થાય છે. તે સબટાલર સંયુક્ત દ્વારા સુવિધા આપવામાં આવે છે, જેમાં તાલસ અને કેલ્કેનિયસનો સમાવેશ થાય છે. ટિબિઆલિસ પશ્ચાદવર્તી અને ટિબિઆલિસ અગ્રવર્તી જેવા સ્નાયુઓ વ્યુત્ક્રમમાં ફાળો આપે છે.
- એવર્ઝન: આ વ્યુત્ક્રમની વિરુદ્ધ છે, જ્યાં પગનો તલ શરીરની મધ્યરેખાથી દૂર બહારની તરફ વળેલો હોય છે. સબટાલર સંયુક્ત પણ આ હિલચાલને સક્ષમ કરે છે, જેમાં ફાઈબ્યુલારિસ (પેરોનિયસ) લોંગસ અને ફાઈબ્યુલારિસ (પેરોનિયસ) બ્રેવિસ સ્નાયુઓ નોંધપાત્ર ભૂમિકા ભજવે છે.
- અપહરણ: શરીરની મધ્ય રેખાથી દૂર પગની હિલચાલ. આ ગતિ પગની ઘૂંટીના સાંધામાં જ મર્યાદિત હોય છે પરંતુ તે સબટાલર સાંધા અને પગના અન્ય સાંધામાં થઈ શકે છે.
- વ્યસન: શરીરની મધ્યરેખા તરફ પગની હિલચાલ, અપહરણ જેવું જ પરંતુ વિરુદ્ધ દિશામાં. અપહરણની જેમ, તે પગની ઘૂંટીના સાંધાને બદલે સબટાલર અને મિડફૂટના સાંધામાં વધુ જોવા મળે છે.
આ હલનચલનનું સંકલન ચાલવા, દોડવા, કૂદવા અને સંતુલન જાળવવા માટે જરૂરી જટિલ અને વૈવિધ્યસભર ગતિને મંજૂરી આપે છે. પગની ઘૂંટી અને પગની વિકૃતિઓના નિદાન અને સારવાર માટે આ હાડકાં અને તેમની સાથે સંકળાયેલી હિલચાલને સમજવી જરૂરી છે.
પરિસ્થિતિઓ / સમસ્યાઓ
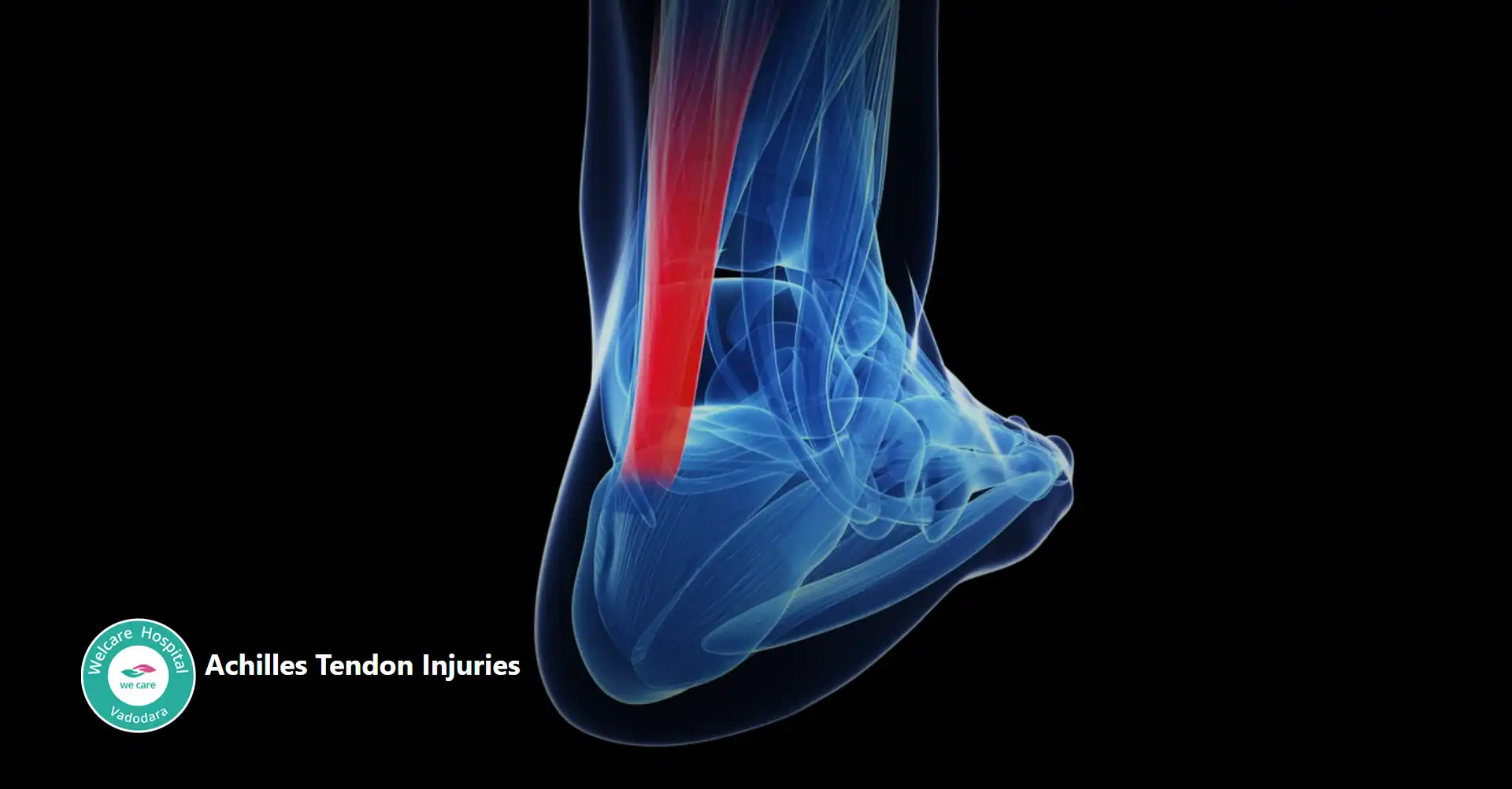
- અકિલિસ કંડરાની ઇજા, ઘણીવાર વધુ પડતા ઉપયોગથી અથવા શારીરિક પ્રવૃત્તિમાં અચાનક વધારો થવાથી, એડીની ઉપરના નીચલા પગના પાછળના ભાગમાં દુખાવો, સોજો અને જડતા દ્વારા વર્ગીકૃત કરવામાં આવે છે. આ સ્થિતિ એથ્લેટ્સમાં પ્રચલિત છે, ખાસ કરીને જેઓ દોડવા અને કૂદવાની રમતોમાં રોકાયેલા છે, અને જો યોગ્ય રીતે સારવાર ન કરવામાં આવે તો તે ગતિશીલતાને નોંધપાત્ર રીતે બગાડે છે.
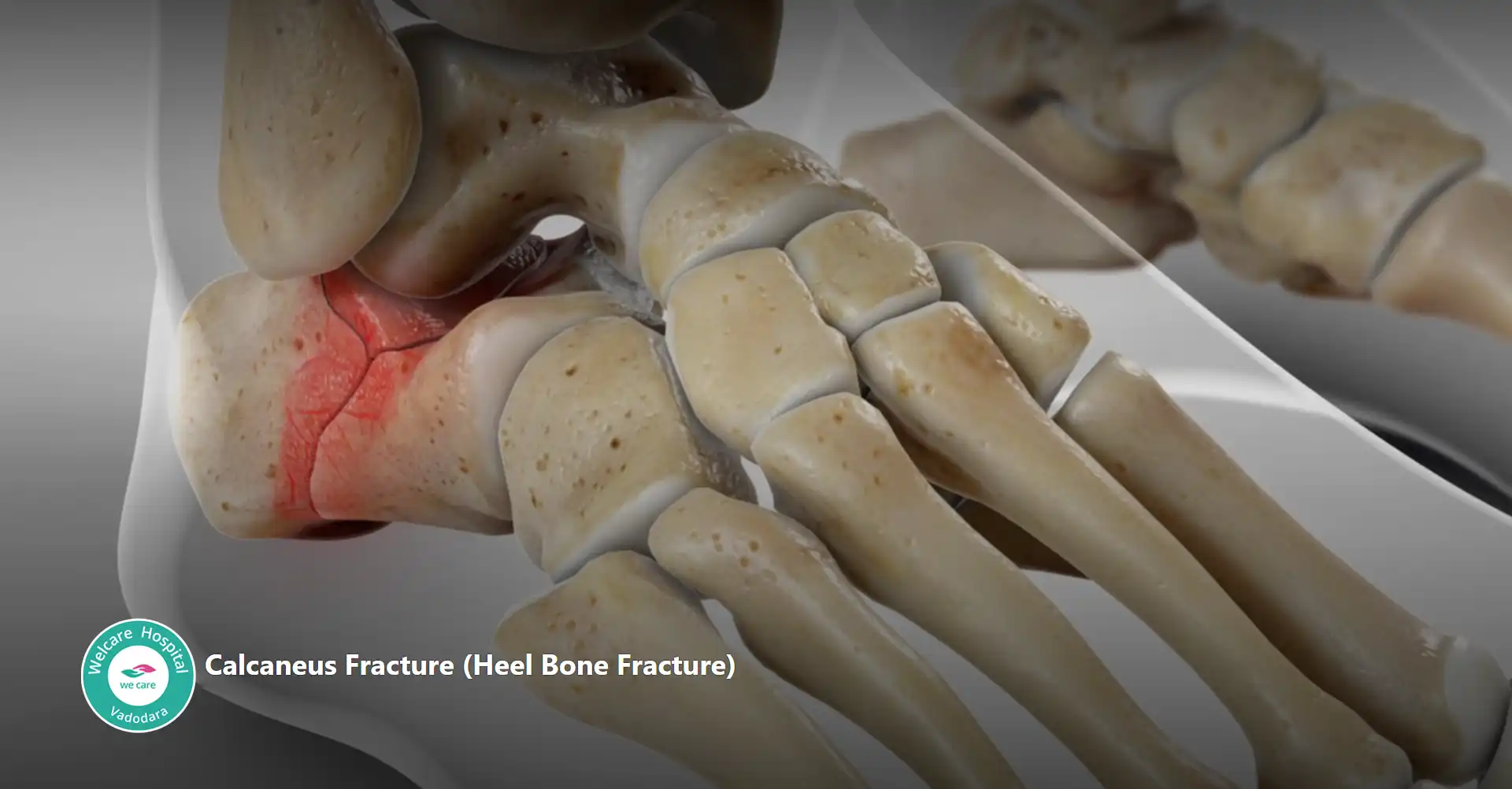
- કેલ્કેનિયસ ફ્રેક્ચર, ઘણી વખત ઊંચાઈ પરથી પડવા અથવા મોટર વાહન અકસ્માતો જેવા ઉચ્ચ-અસરકારક આઘાતને કારણે થાય છે, જેમાં હીલના હાડકામાં ભંગાણનો સમાવેશ થાય છે. આ ઈજા નોંધપાત્ર પીડા, સોજો, અને વજન સહન કરવામાં મુશ્કેલી તરફ દોરી શકે છે, ઘણીવાર યોગ્ય ઉપચાર અને કાર્યની પુનઃસ્થાપના માટે સર્જિકલ હસ્તક્ષેપની જરૂર પડે છે.
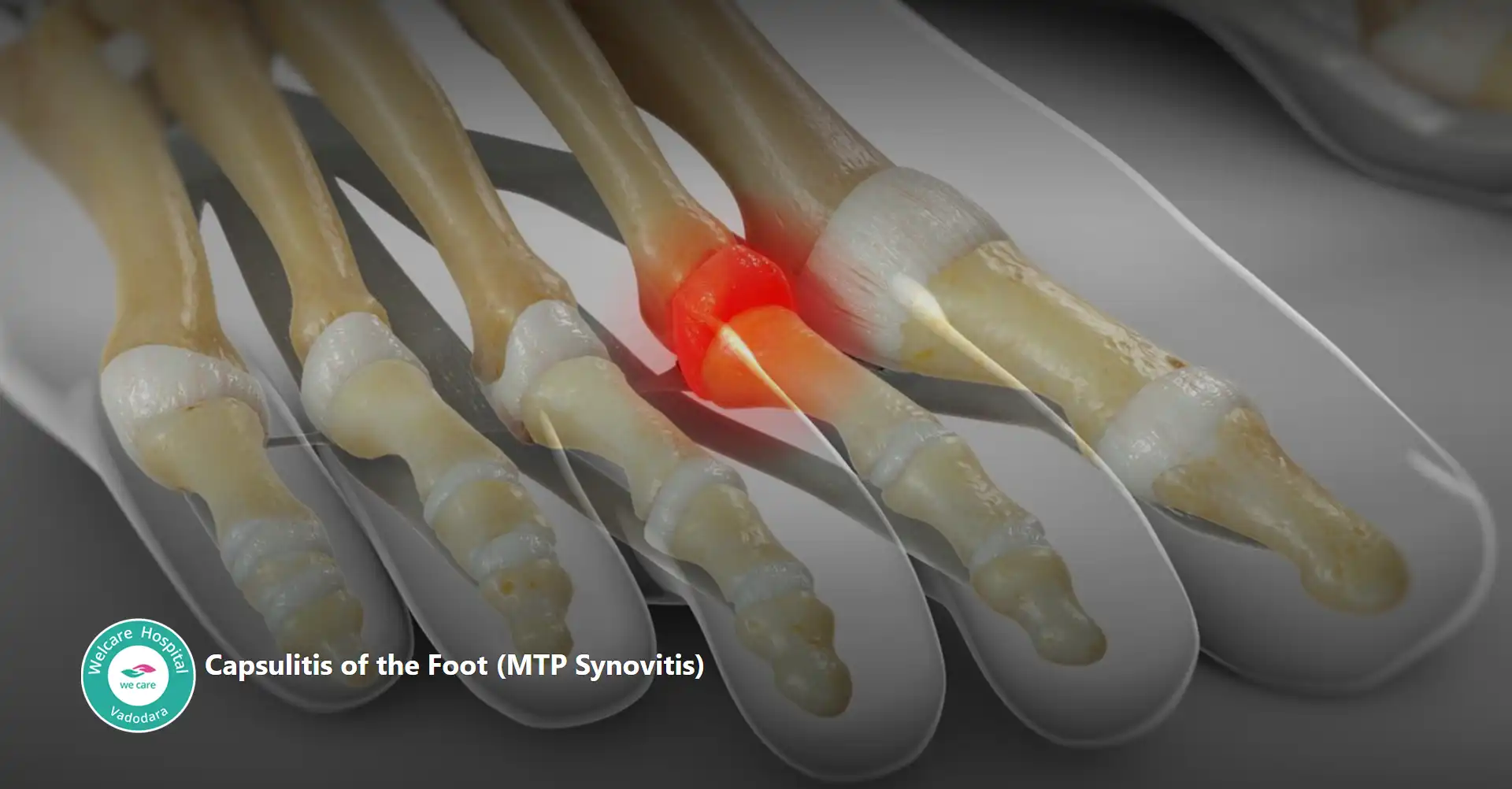
- કેપ્સ્યુલાટીસ: પગની એક બળતરા સ્થિતિ છે જે સંયુક્ત કેપ્સ્યુલની આસપાસના અસ્થિબંધનને અસર કરે છે, સામાન્ય રીતે બીજા અંગૂઠામાં થાય છે પરંતુ અંગૂઠાના કોઈપણ સાંધાને અસર કરી શકે છે. આ સ્થિતિ પીડા, સોજો અને ચાલવામાં મુશ્કેલીમાં પરિણમે છે, જે વારંવાર પુનરાવર્તિત તણાવ, અયોગ્ય ફૂટવેર અથવા અસામાન્ય પગ મિકેનિક્સને કારણે થાય છે.
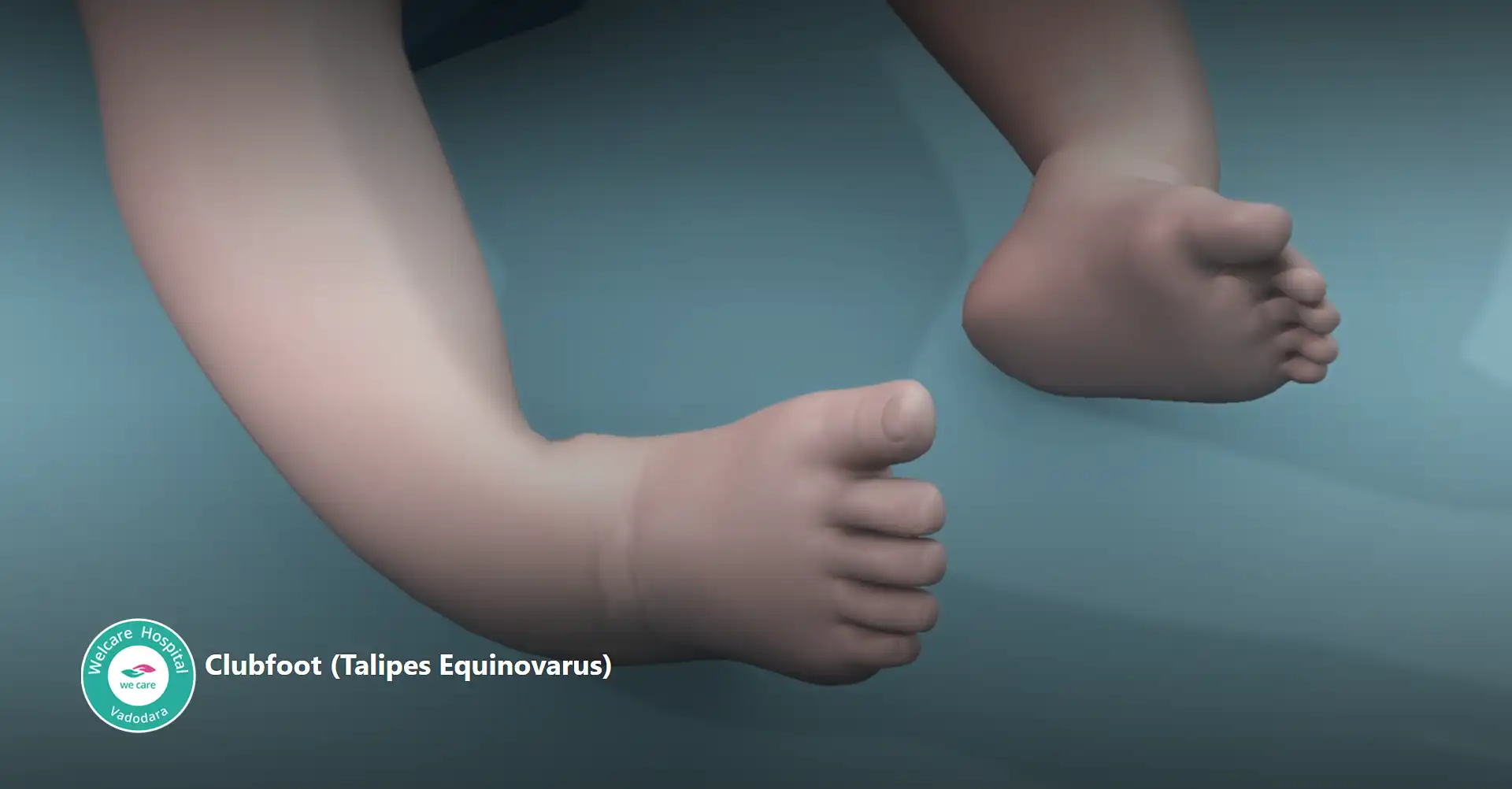
- ક્લબ ફૂટ અથવા જન્મજાત ટેલિપ્સ ઇક્વિનોવારસ: જન્મ સમયે હાજર વિકૃતિ છે જ્યાં એક અથવા બંને પગ આકાર અથવા સ્થિતિની બહાર વળાંકવાળા હોય છે. આ સ્થિતિના પરિણામે પગ અંદરની તરફ અને નીચે તરફ વળે છે, જે ગોલ્ફ ક્લબના આકાર જેવું લાગે છે, જ્યાંથી “ક્લબ ફૂટ” નામ આવ્યું છે.
- આ વિકૃતિ પગના હાડકાં, સ્નાયુઓ, રજ્જૂ અને રુધિરવાહિનીઓને અસર કરે છે, જે નોંધપાત્ર ચુસ્તતા અને કઠોરતાનું કારણ બને છે. જો સારવાર ન કરવામાં આવે તો, તે ગંભીર ગતિશીલતા સમસ્યાઓ અને બાળકની વૃદ્ધિ સાથે પીડા તરફ દોરી શકે છે. પ્રારંભિક હસ્તક્ષેપ નિર્ણાયક છે, સામાન્ય રીતે બિન-સર્જિકલ પદ્ધતિઓ જેમ કે પોન્સેટી પદ્ધતિથી શરૂ થાય છે, જેમાં પગની સ્થિતિને ધીમે ધીમે સુધારવા માટે હળવા મેનીપ્યુલેશન અને કાસ્ટિંગનો સમાવેશ થાય છે. કેટલાક કિસ્સાઓમાં, ચુસ્ત રજ્જૂને મુક્ત કરવા અથવા હાડકાંને ફરીથી ગોઠવવા માટે નાની સર્જિકલ પ્રક્રિયાઓ જરૂરી હોઈ શકે છે. યોગ્ય સારવાર સાથે, ક્લબ ફૂટ ધરાવતા મોટાભાગના બાળકો સારી ગતિશીલતા અને કાર્ય પ્રાપ્ત કરી શકે છે.
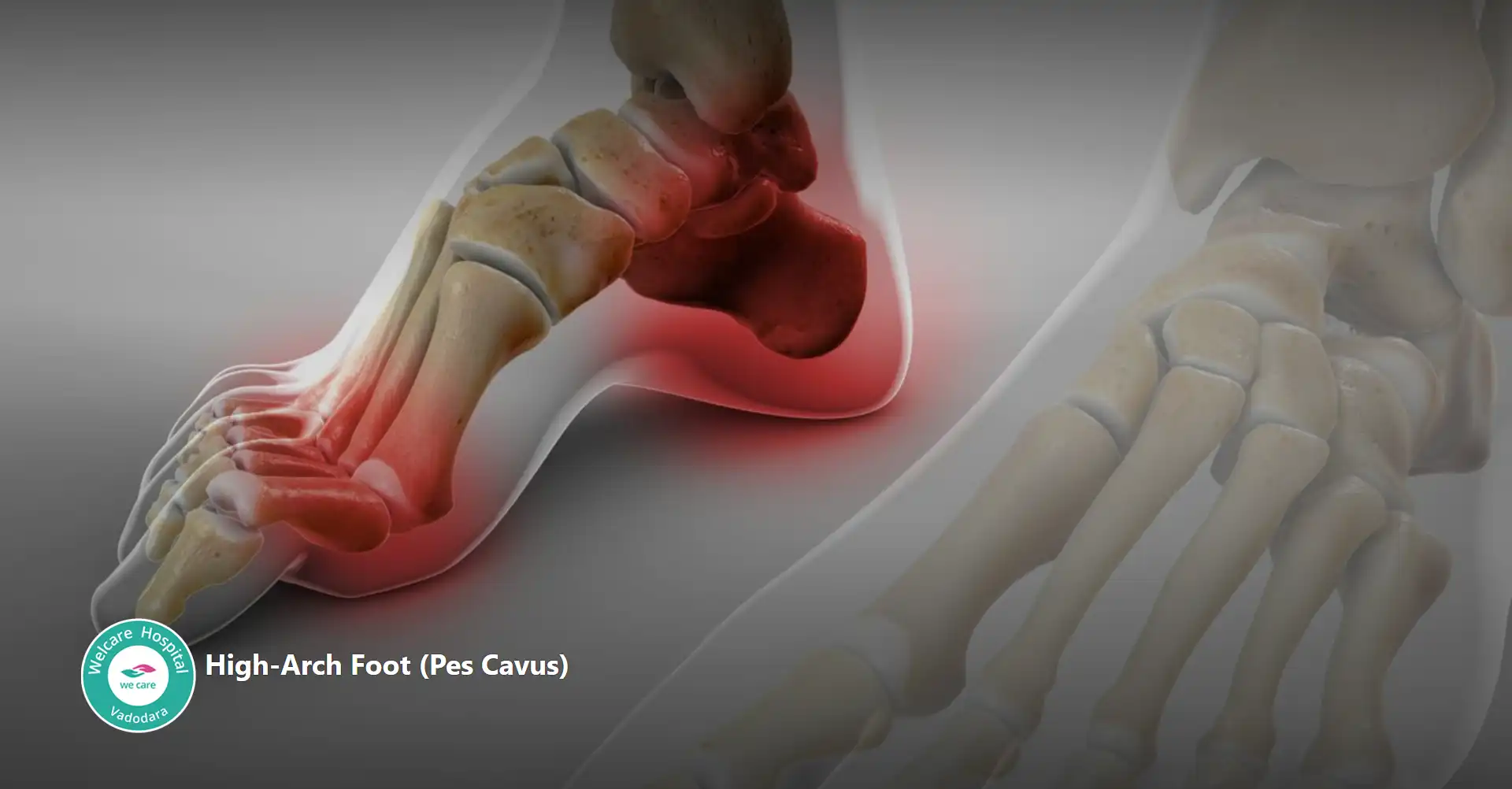
- પેસ કેવસ: ઉચ્ચ કમાન પગ તરીકે પણ ઓળખાય છે, એ એવી સ્થિતિ છે જે પગમાં અસામાન્ય રીતે ઊંચી કમાન દ્વારા વર્ગીકૃત કરવામાં આવે છે, જેના કારણે ચાલતી વખતે અથવા ઊભા રહીને પગના બોલ અને હીલ પર વધુ પડતું વજન મૂકવામાં આવે છે. આ સ્થિતિ જન્મજાત અથવા હસ્તગત હોઈ શકે છે અને ઘણી વખત ચેર્કોટ-મેરી-ટૂથ રોગ, મગજનો લકવો અથવા સ્પાઇના બિફિડા જેવા ન્યુરોલોજીકલ વિકૃતિઓ સાથે સંકળાયેલી હોય છે.
- પેસ કેવસ ધરાવતી વ્યક્તિઓ પગમાં દુખાવો, અસ્થિરતા અને પગની ઘૂંટીમાં મચકોડનું જોખમ વધી શકે છે. અન્ય સામાન્ય લક્ષણોમાં બોલ અથવા પગની એડી, હેમરટો અને પંજાના પંજાના અંગૂઠાનો સમાવેશ થાય છે. સારવારના વિકલ્પો ગંભીરતા અને અંતર્ગત કારણ પર આધાર રાખે છે પરંતુ તેમાં ઓર્થોટિક ઉપકરણો, શારીરિક ઉપચાર અને ગંભીર કિસ્સાઓમાં, વિકૃતિને સુધારવા અને પગના કાર્યને સુધારવા માટે સર્જિકલ હસ્તક્ષેપનો સમાવેશ થઈ શકે છે.
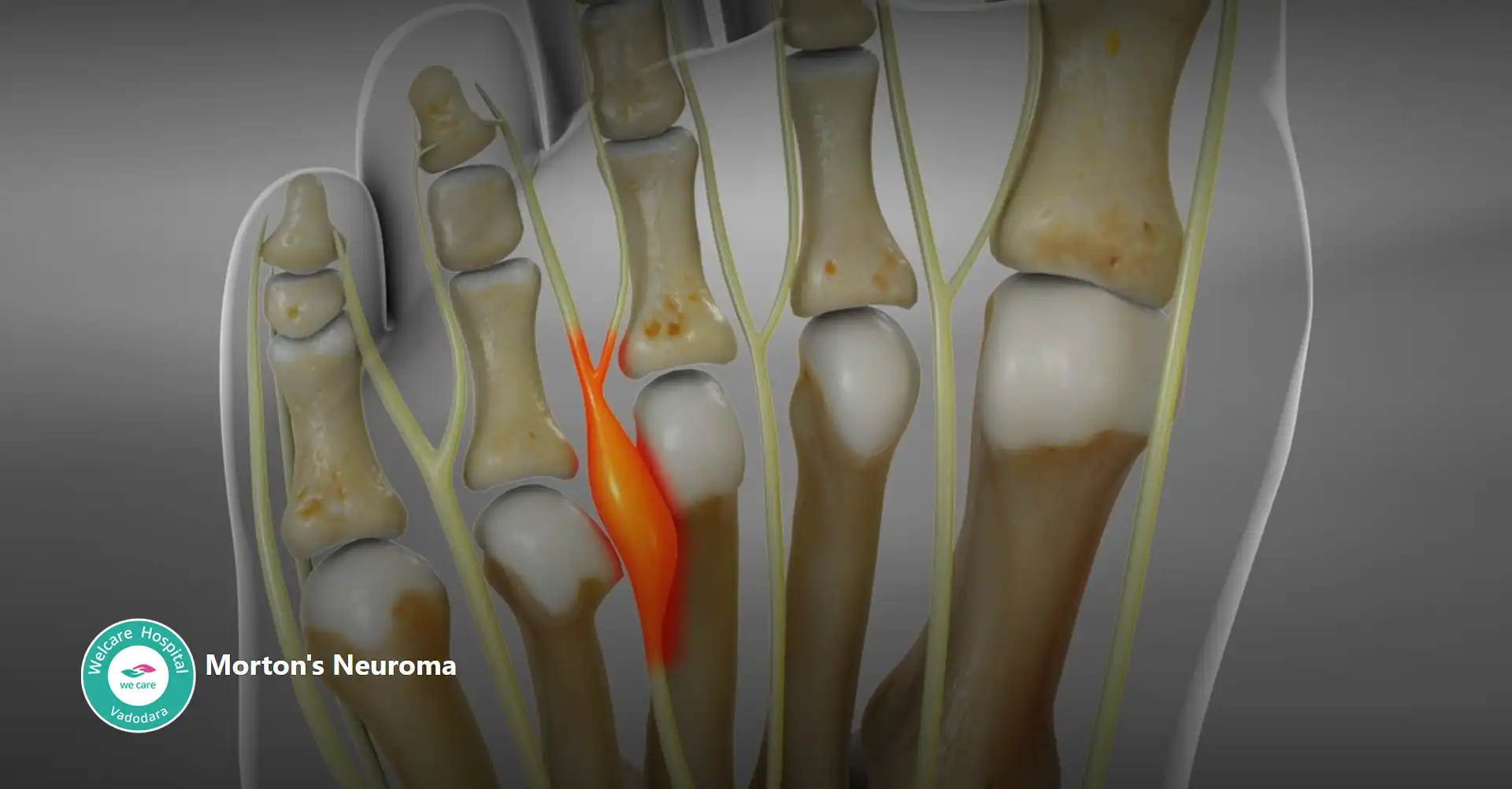
- મોર્ટન્સ ન્યુરોમા: એક પીડાદાયક સ્થિતિ છે જે પગના બોલને અસર કરે છે, સામાન્ય રીતે ત્રીજા અને ચોથા અંગૂઠાની વચ્ચે. તેમાં અંગૂઠા તરફ દોરી જતી ચેતાઓમાંની એકની આસપાસની પેશીઓનું જાડું થવું સામેલ છે, જે અસરગ્રસ્ત વિસ્તારમાં તીક્ષ્ણ, બર્નિંગ પીડા, નિષ્ક્રિયતા અથવા કળતરની સંવેદનાનું કારણ બની શકે છે.
- આ સ્થિતિ ઘણીવાર ચુસ્ત અથવા ઊંચી એડીના જૂતા પહેરવા સાથે સંકળાયેલી હોય છે, જે અંગૂઠાને સંકુચિત કરી શકે છે અને લક્ષણોમાં વધારો કરી શકે છે. સારવારમાં સામાન્ય રીતે વિશાળ પગરખાં પહેરવા, ચેતા પર દબાણ ઘટાડવા માટે ઓર્થોટિક ઇન્સર્ટનો ઉપયોગ અને કેટલાક કિસ્સાઓમાં, સોજો ઘટાડવા કોર્ટીકોસ્ટેરોઇડ ઇન્જેક્શનનો સમાવેશ થાય છે. ગંભીર કિસ્સાઓમાં જ્યાં રૂઢિચુસ્ત સારવાર નિષ્ફળ જાય છે, અસરગ્રસ્ત ચેતાને સર્જીકલ દૂર કરવાની જરૂર પડી શકે છે.
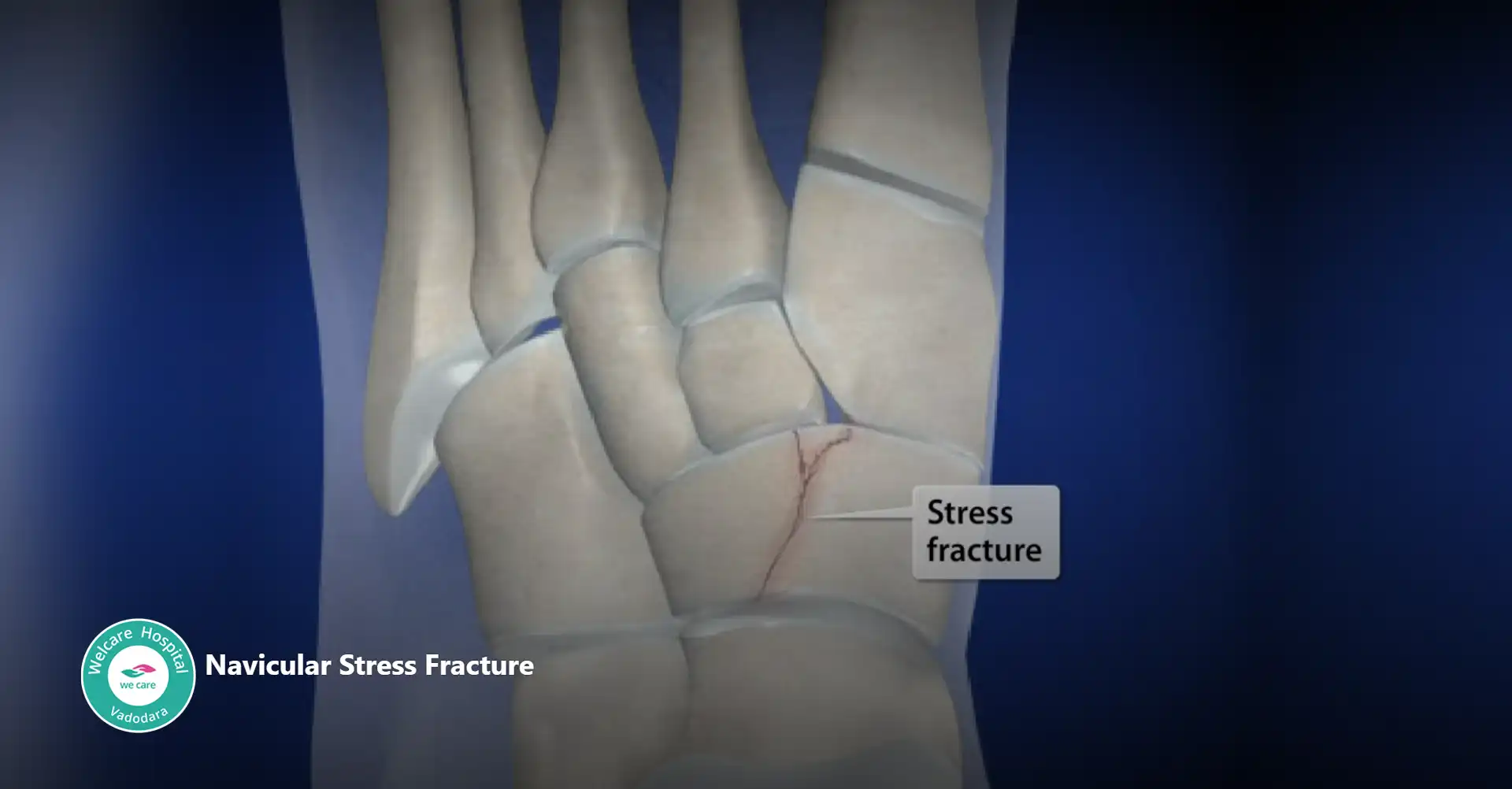
- નેવિક્યુલર સ્ટ્રેસ ફ્રેક્ચર: નેવિક્યુલર બોનનું હેરલાઇન ફ્રેક્ચર છે, જે મિડફૂટની ટોચ પર સ્થિત છે. આ પ્રકારનું અસ્થિભંગ સામાન્ય રીતે એથ્લેટ્સમાં જોવા મળે છે જેઓ પુનરાવર્તિત તણાવ અને વધુ પડતા ઉપયોગને કારણે દોડવું, બાસ્કેટબોલ અને જિમ્નેસ્ટિક્સ જેવી ઉચ્ચ અસરવાળી રમતોમાં ભાગ લે છે.
- નેવીક્યુલર સ્ટ્રેસ ફ્રેક્ચરના લક્ષણોમાં મિડફૂટમાં અસ્પષ્ટ, પીડાદાયક દુખાવો જે પ્રવૃત્તિ સાથે બગડે છે અને આરામ સાથે સુધરે છે, તેમજ નેવિક્યુલર હાડકા પર કોમળતાનો સમાવેશ થાય છે. નિદાન માટે ઘણીવાર એમઆરઆઈ અથવા અસ્થિ સ્કેન જેવા ઇમેજિંગ અભ્યાસોની જરૂર પડે છે, કારણ કે સાદા એક્સ-રે હંમેશા અસ્થિભંગને જાહેર કરી શકતા નથી. સારવારમાં સામાન્ય રીતે આરામ અને સ્થિરતાનો સમયગાળો સામેલ હોય છે, ઘણીવાર હાડકાને સાજા કરવા માટે કાસ્ટ અથવા બુટનો ઉપયોગ કરવામાં આવે છે, ત્યારબાદ આરોગ્યસંભાળ વ્યવસાયિકના માર્ગદર્શન હેઠળ પ્રવૃત્તિમાં ધીમે ધીમે પરત આવે છે. કેટલાક કિસ્સાઓમાં, જો રૂઢિચુસ્ત સારવાર યોગ્ય ઉપચાર પ્રાપ્ત કરવામાં નિષ્ફળ જાય તો સર્જિકલ હસ્તક્ષેપ જરૂરી હોઈ શકે છે.
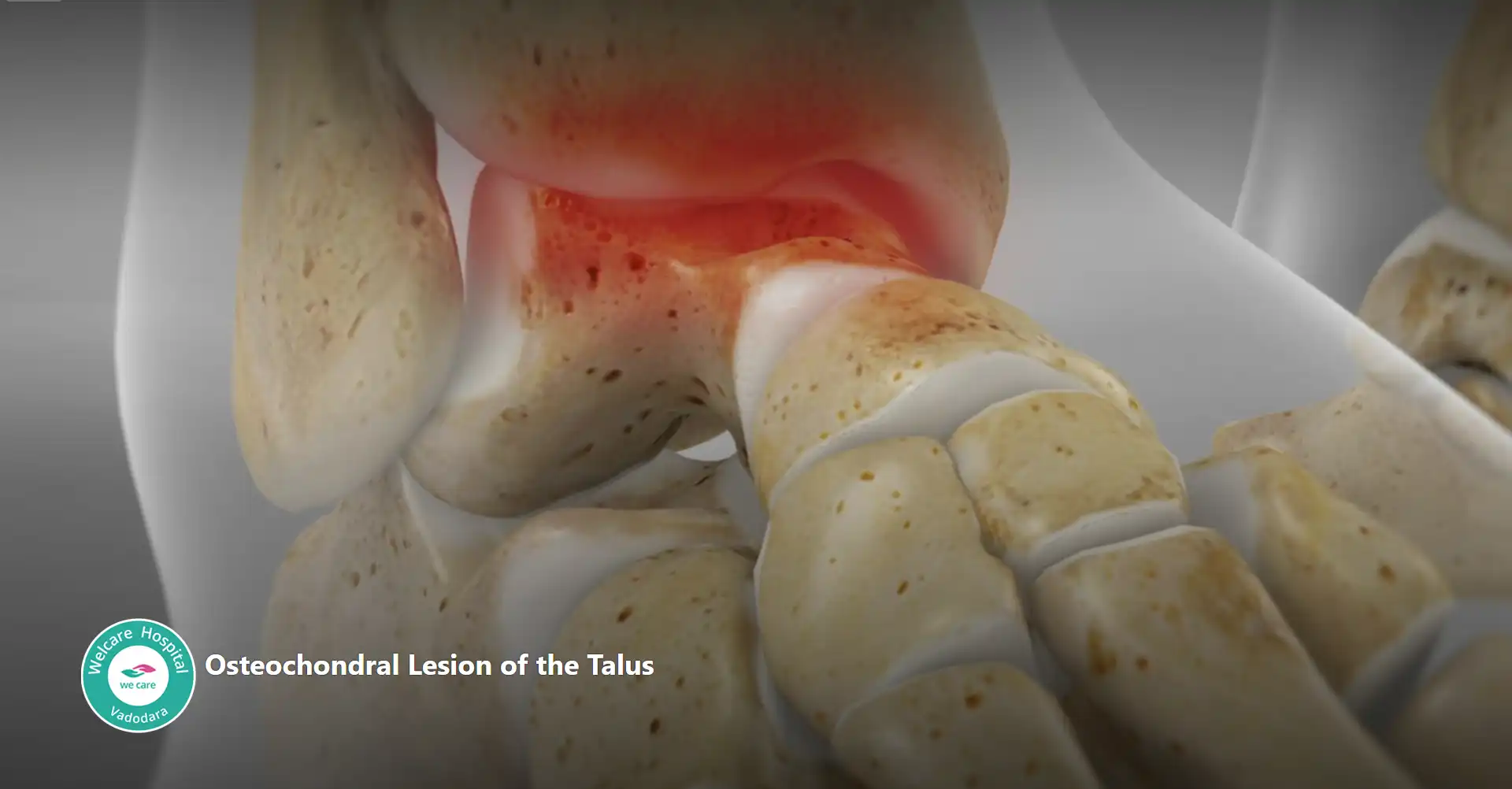
- તાલુસનું ઓસ્ટિઓકોન્ડ્રલ જખમ: ટેલુસના ઓસ્ટીયોકોન્ડ્રીટીસ ડીસેકન્સ (ઓસીડી) તરીકે પણ ઓળખાય છે, તે એવી સ્થિતિ છે જેમાં પગની ઘૂંટીના સાંધામાં કોમલાસ્થિ અને તાલુસના હાડકાના અંતર્ગત હાડકાને નુકસાન થાય છે. આ આઘાતજનક ઇજા, પુનરાવર્તિત માઇક્રોટ્રોમા અથવા અસરગ્રસ્ત વિસ્તારમાં અપૂરતા રક્ત પુરવઠાને કારણે થઈ શકે છે.
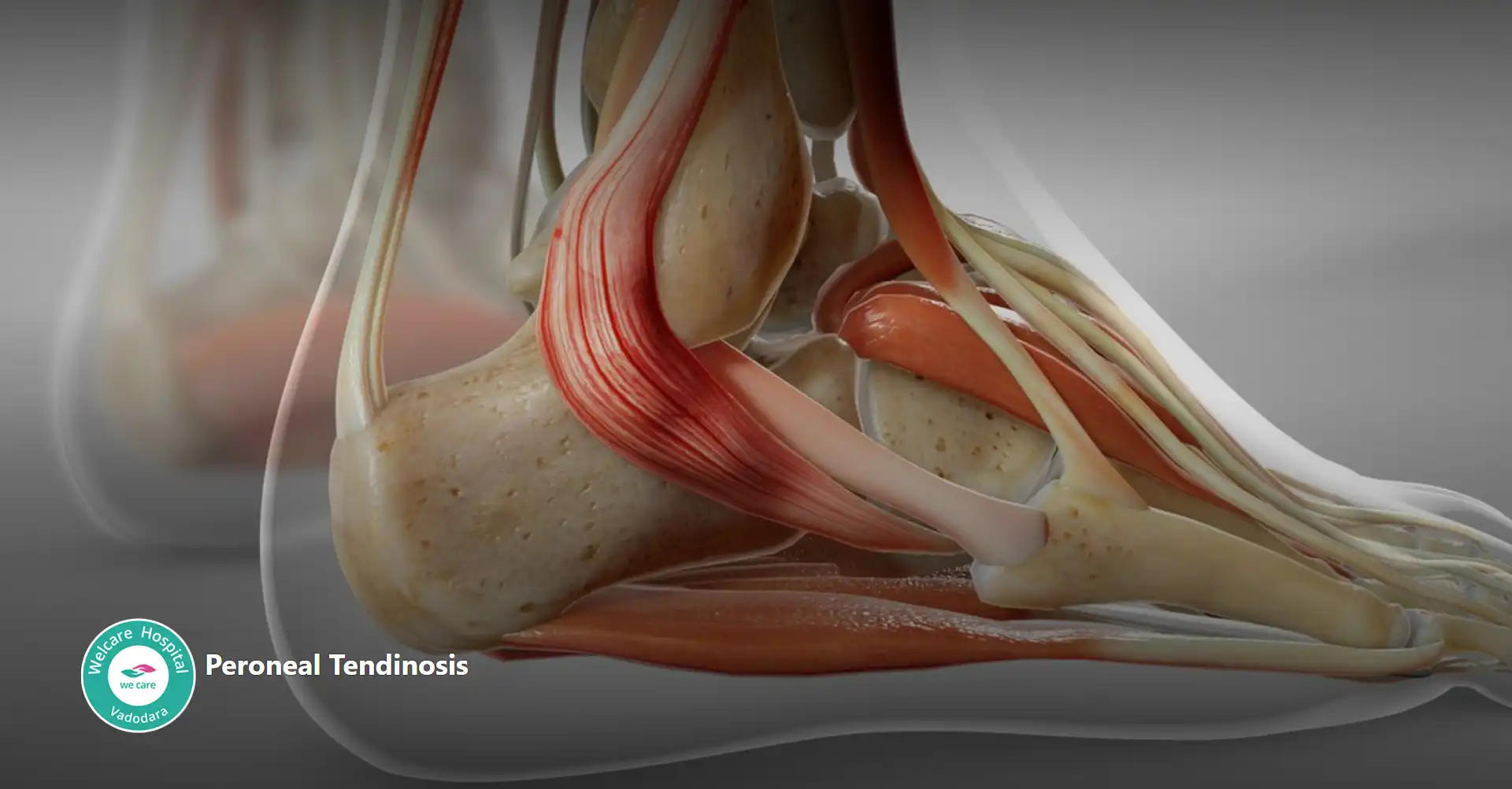
તાલુસના ઓસ્ટિઓકોન્ડ્રલ જખમના લક્ષણોમાં પગની ઘૂંટીના સાંધામાં દુખાવો, સોજો અને જડતા, તેમજ હલનચલન દરમિયાન પકડવાની અથવા લૉક કરવાની સંવેદનાનો સમાવેશ થાય છે. જો સારવાર ન કરવામાં આવે તો, તે કોમલાસ્થિ અને હાડકાને વધુ નુકસાન પહોંચાડી શકે છે, જેના પરિણામે ક્રોનિક પીડા અને મર્યાદિત ગતિશીલતા થઈ શકે છે. - પેરોનિયલ ટેન્ડિનોસિસ: અધોગતિ, બળતરા, અથવા પેરોનિયલ ટેન્ડન્સને નુકસાન દ્વારા વર્ગીકૃત થયેલ સ્થિતિ છે, જે વધુ પડતા ઉપયોગ, ઇજા અથવા બાયોમેકનિકલ સમસ્યાઓથી પરિણમી શકે છે. પગની ઘૂંટીની બહાર સ્થિત પેરોનિયલ રજ્જૂ.
- પેરોનિયલ ટેન્ડિનોસિસના લક્ષણોમાં પગની ઘૂંટીની બહારની બાજુએ દુખાવો, સોજો અને કોમળતાનો સમાવેશ થાય છે, ખાસ કરીને ચાલવા, દોડવા અથવા પગ પર ઊભા રહેવા જેવી પ્રવૃત્તિઓ દરમિયાન. જો સારવાર ન કરવામાં આવે તો, તે નબળાઇ, અસ્થિરતા અને પગની ઘૂંટીમાં મચકોડનું જોખમ વધી શકે છે.
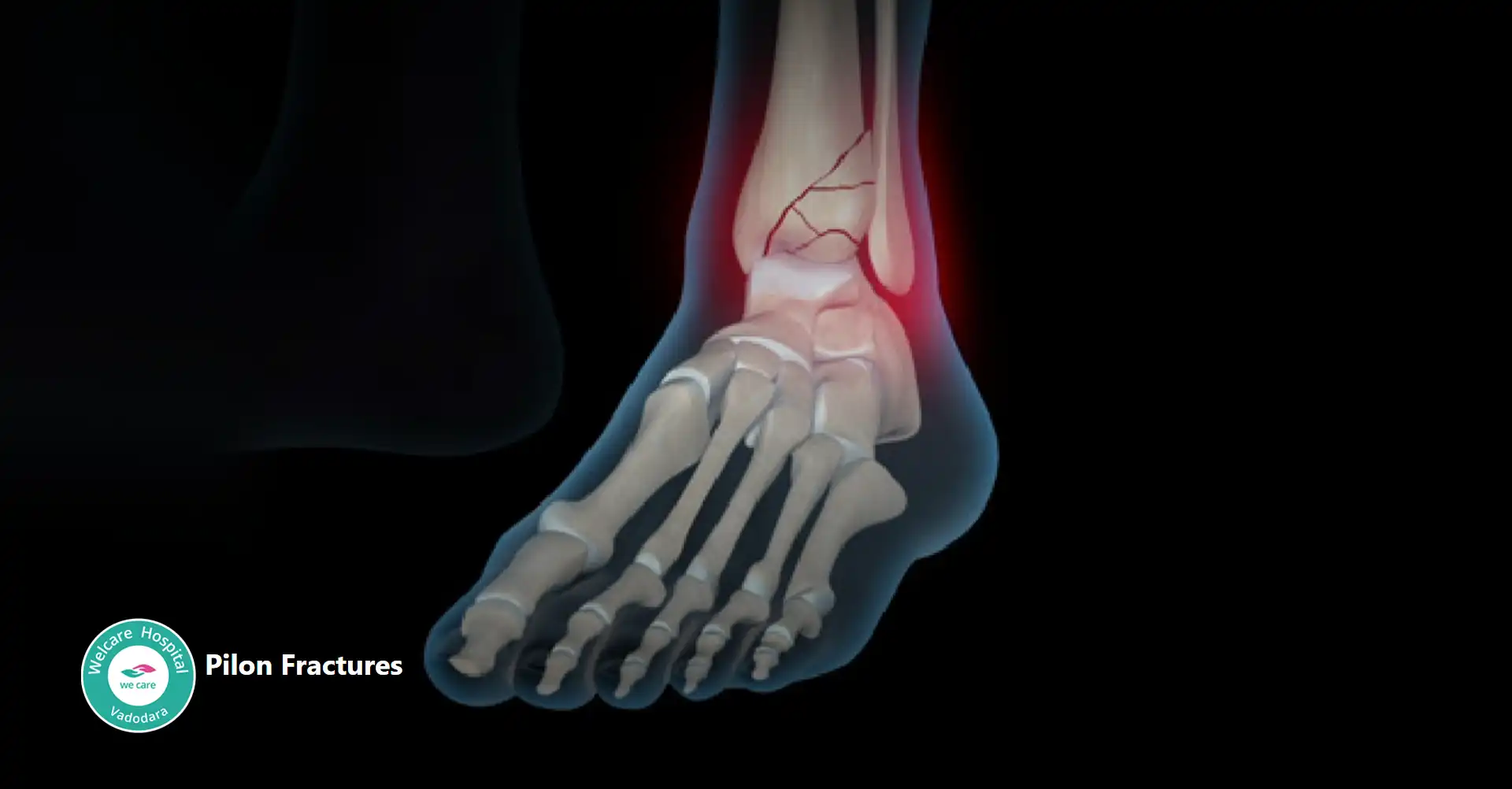
- પિલોન ફ્રેક્ચર: પગની ઘૂંટીના અસ્થિભંગનો એક ગંભીર પ્રકાર છે જેમાં ટિબિયા (શિનબોન) ના નીચલા છેડાનો સમાવેશ થાય છે જ્યાં તે તાલુસ (પગની ઘૂંટીનું હાડકું) ને મળે છે. આ અસ્થિભંગ સામાન્ય રીતે ઉચ્ચ ઊર્જાના આઘાતના પરિણામે થાય છે, જેમ કે ઊંચાઈ પરથી પડવું અથવા મોટર વાહન અકસ્માત.
- પિલોન ફ્રેક્ચર ઘણીવાર પગની ઘૂંટીના સાંધાના નોંધપાત્ર વિસ્થાપનમાં પરિણમે છે અને તે સોફ્ટ પેશીઓના વ્યાપક નુકસાન સાથે સંકળાયેલ હોઈ શકે છે. લક્ષણોમાં ગંભીર પીડા, સોજો, વિકૃતિ અને અસરગ્રસ્ત અંગ પર વજન વહન કરવામાં મુશ્કેલીનો સમાવેશ થાય છે.
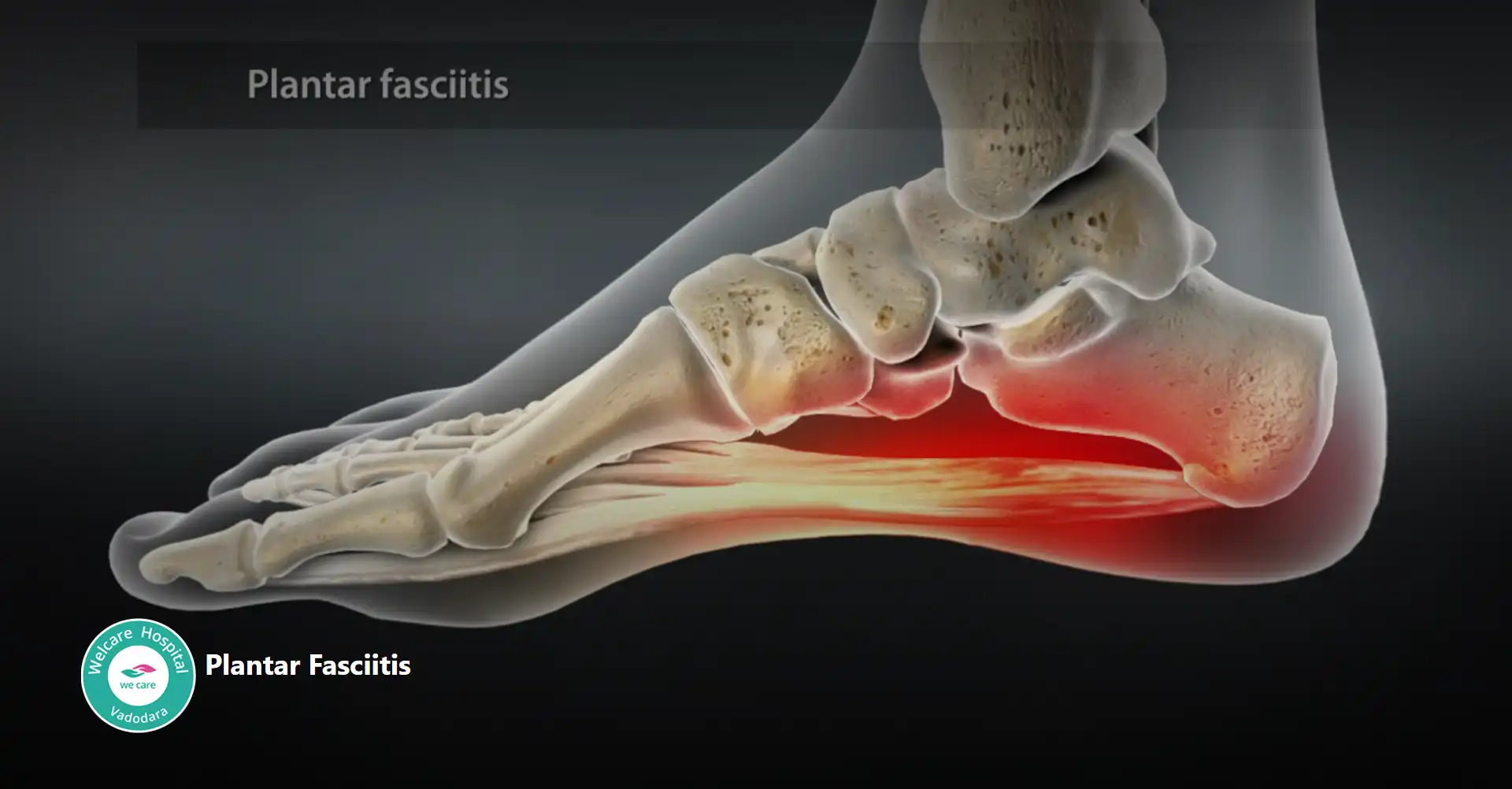
- પગનાં તળિયાંને લગતું ફાસીટીસ: એક સામાન્ય સ્થિતિ છે જે પગનાં તળિયાંને લગતું ફેસિયા ની બળતરા દ્વારા વર્ગીકૃત થયેલ છે, પેશીનો એક જાડા પટ્ટો જે પગના તળિયે ચાલે છે, પગના અંગૂઠા સાથે હીલના હાડકાને જોડે છે. તે હીલના દુખાવાના સૌથી વારંવારના કારણોમાંનું એક છે, ખાસ કરીને સવારના પ્રથમ પગલાં સાથે અથવા લાંબા સમય સુધી આરામ કર્યા પછી.
- પગનાં તળિયાંને લગતું ફાસીટીસનું પ્રાથમિક લક્ષણ એડીમાં અથવા પગની કમાનમાં તીવ્ર દુખાવો છે, જે પગનાં તળિયાંને લગતું ફાસીયા પર તાણ લાવે તેવી પ્રવૃત્તિઓથી વધી શકે છે, જેમ કે ઊભા રહેવું, ચાલવું અથવા દોડવું. પગનાં તળિયાંને લગતું ફાસીટીસ વિકસાવવા માટેના જોખમી પરિબળોમાં વધુ પડતો ઉપયોગ, સપાટ પગ, ઉંચી કમાનો, સ્થૂળતા, વાછરડાના સ્નાયુઓ તંગ અને અપૂરતા ટેકાવાળા જૂતા પહેરવાનો સમાવેશ થાય છે.
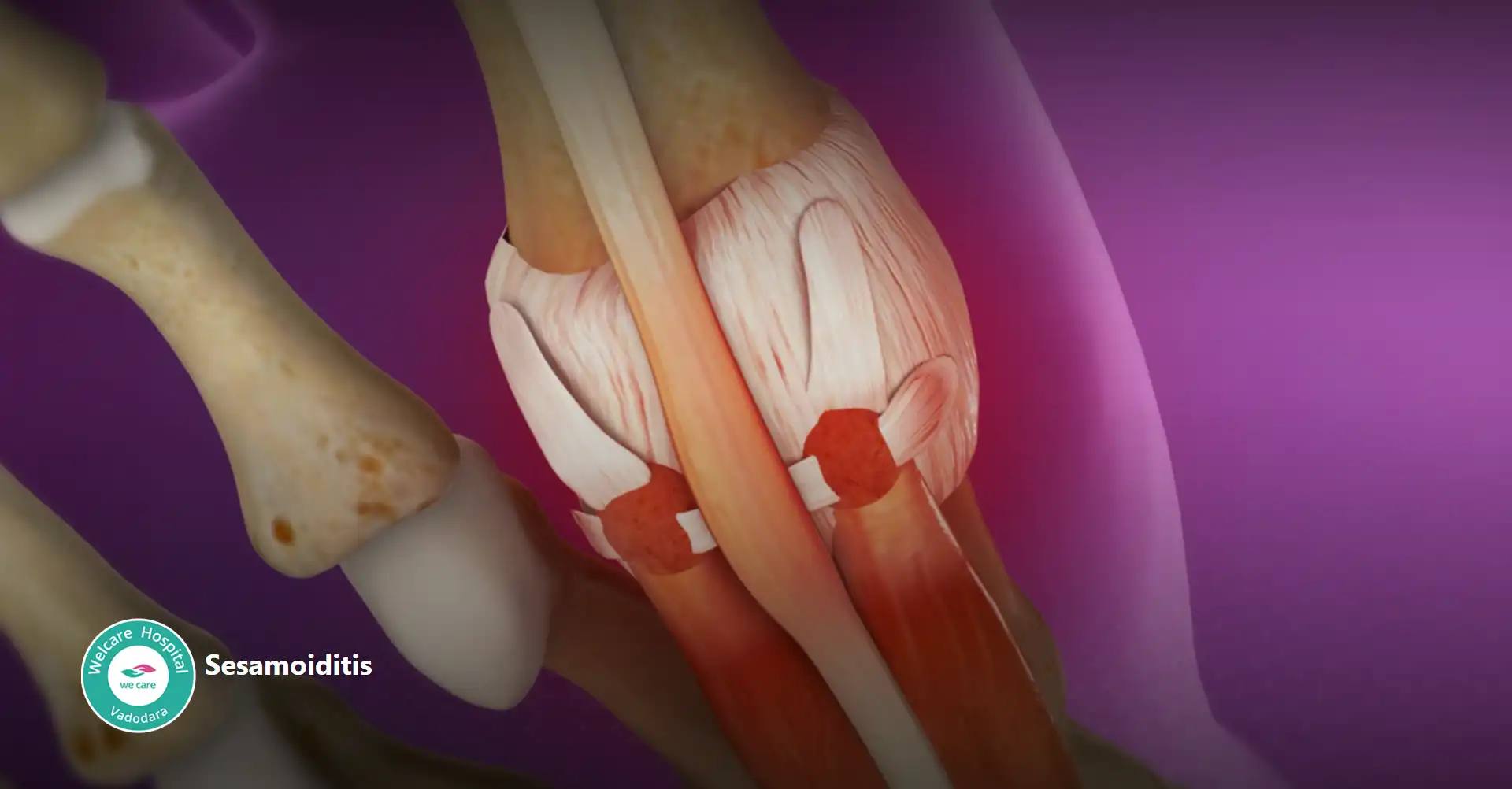
- સેસામોઇડિટિસ: એક પીડાદાયક સ્થિતિ છે જે તલના હાડકાંની બળતરા દ્વારા વર્ગીકૃત થયેલ છે, જે રજ્જૂની અંદર મોટા અંગૂઠાના સાંધાની નીચે સ્થિત નાના, વટાણાના આકારના હાડકાં છે. આ હાડકાં વજન સહન કરવામાં અને રજ્જૂ માટે લાભ પ્રદાન કરવામાં મદદ કરે છે, ખાસ કરીને ચાલવા, દોડવા અને કૂદવા જેવી પ્રવૃત્તિઓ દરમિયાન.
- સેસામોઇડિટિસનું પ્રાથમિક લક્ષણ પગના બોલમાં દુખાવો છે, ખાસ કરીને મોટા અંગૂઠાના સાંધાની નીચે. પીડા નિસ્તેજ અથવા તીક્ષ્ણ હોઈ શકે છે અને તે પ્રવૃત્તિઓથી વધુ ખરાબ થઈ શકે છે જેમાં પગના અંગૂઠાને ધકેલી દેવાનો સમાવેશ થાય છે, જેમ કે ચાલવું, દોડવું અથવા મોટા અંગૂઠાને વાળવું.
- સેસામોઇડિટિસ વારંવાર પુનરાવર્તિત તણાવ અથવા વધુ પડતા ઉપયોગને કારણે થાય છે, જેમ કે ઉચ્ચ અસરવાળી રમતોમાં ભાગ લેવો અથવા આગળના પગ પર વધુ પડતા દબાણનો સમાવેશ થાય છે. અન્ય ફાળો આપતા પરિબળોમાં ઊંચી એડીના જૂતા પહેરવા, ઊંચી કમાન અથવા કઠોર પગનું માળખું હોવું અથવા મોટા અંગૂઠાને પુનરાવર્તિત વાળવાની જરૂર હોય તેવી પ્રવૃત્તિઓમાં સામેલ થવાનો સમાવેશ થઈ શકે છે.
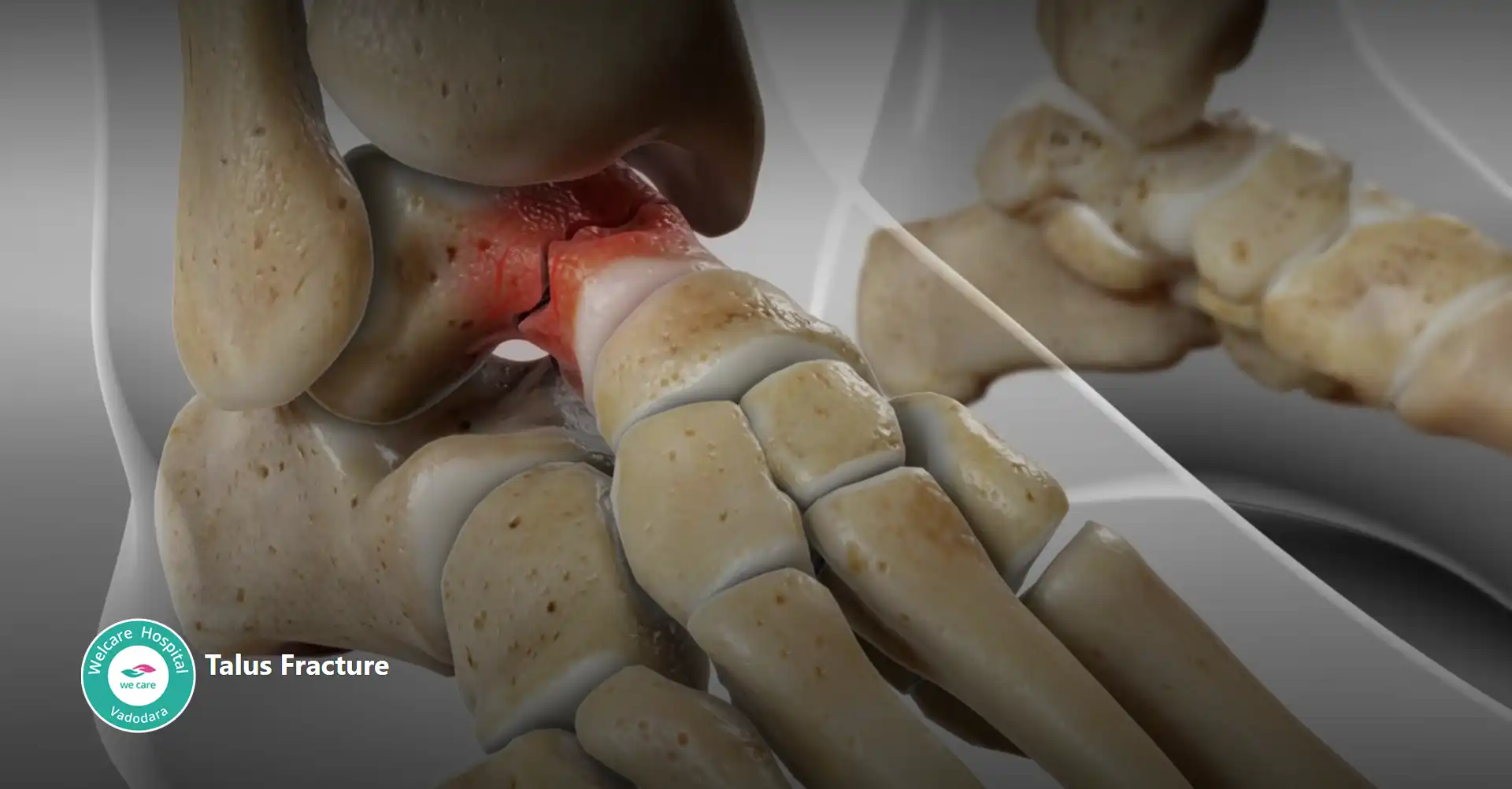
- તાલુસ અસ્થિભંગ: એ ટાલુસ હાડકામાં વિરામ છે, જે પગની ટોચ પર, હીલના હાડકા (કેલ્કેનિયસ) અને નીચલા પગના ટિબિયા અને ફાઇબ્યુલા હાડકાની વચ્ચે સ્થિત છે. ટાલસ ફ્રેક્ચર પ્રમાણમાં અસામાન્ય છે પરંતુ કાર અકસ્માત, ઊંચાઈથી પડવું અથવા રમતગમતની ઇજાઓ જેવા ઉચ્ચ ઊર્જાના આઘાતને કારણે થઈ શકે છે.
- ટાલસ ફ્રેક્ચરના લક્ષણોમાં ગંભીર પીડા, સોજો અને અસરગ્રસ્ત પગ પર વજન વહન કરવામાં મુશ્કેલીનો સમાવેશ થાય છે. અસ્થિભંગની તીવ્રતા અને સ્થાન પર આધાર રાખીને, પગની ઘૂંટીના સંયુક્તની દૃશ્યમાન વિકૃતિ અથવા અસ્થિરતા પણ હોઈ શકે છે.
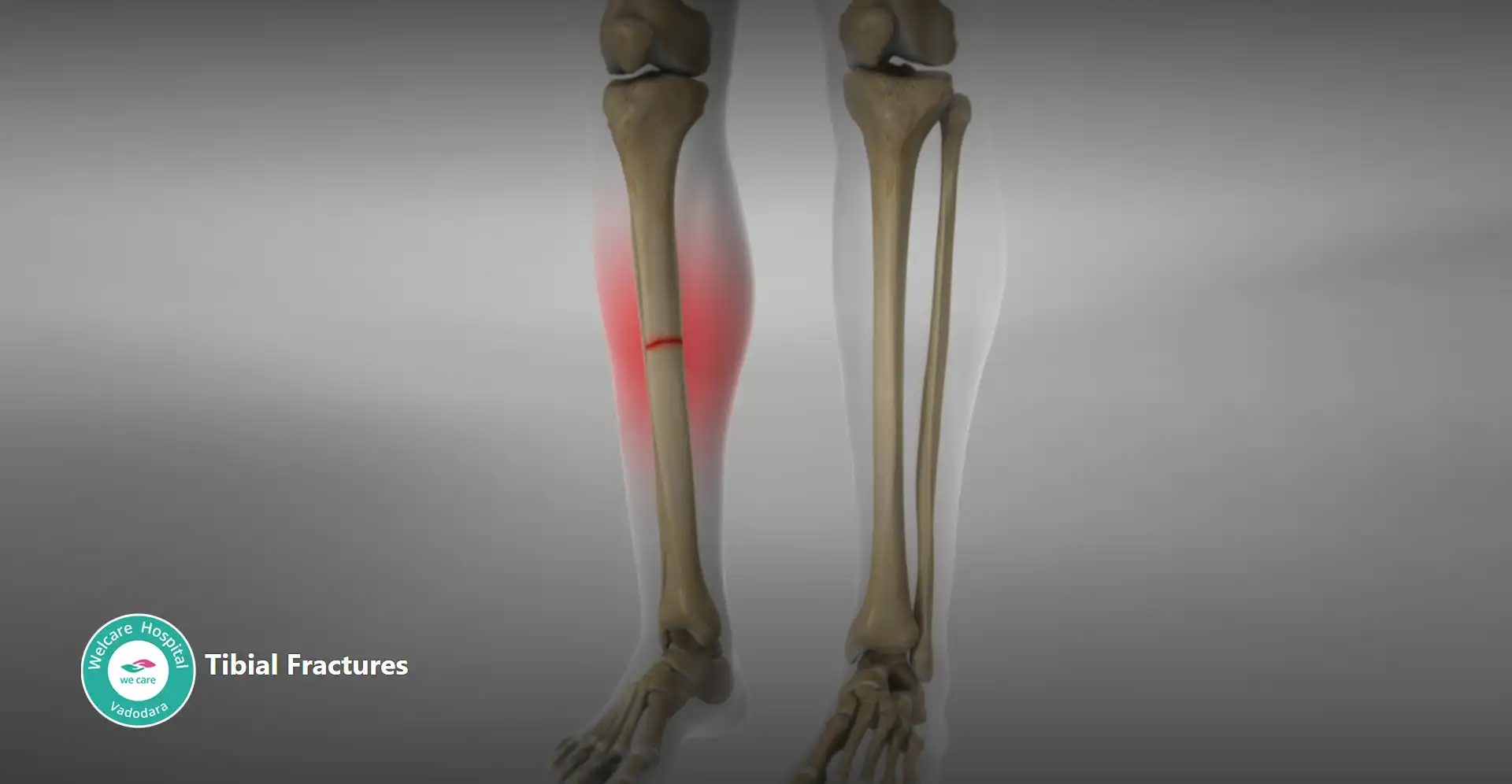
- ટિબિયલ ફ્રેક્ચર: ટિબિયાના હાડકામાં ભંગાણ છે, જેને શિનબોન તરીકે પણ ઓળખવામાં આવે છે, જે નીચલા પગના બે લાંબા હાડકામાંથી એક છે. ટિબિયલ અસ્થિભંગ ટિબિયાની લંબાઈ સાથે, ઘૂંટણથી પગની ઘૂંટી સુધી કોઈપણ સમયે થઈ શકે છે, અને હાડકામાં સાદી તિરાડોથી લઈને હાડકાના ટુકડાઓના વિસ્થાપન સાથે પૂર્ણ વિરામ સુધીની તીવ્રતા બદલાઈ શકે છે.
ટિબિયલ ફ્રેક્ચરના લક્ષણોમાં ગંભીર દુખાવો, સોજો, ઉઝરડો અને નીચલા પગની વિકૃતિનો સમાવેશ થાય છે. અસ્થિભંગના સ્થાન અને પ્રકાર પર આધાર રાખીને, અસરગ્રસ્ત પગ પર વજન વહન કરવામાં મુશ્કેલી અને પગ અથવા અંગૂઠાને ખસેડવામાં અસમર્થતા પણ હોઈ શકે છે.
સર્જિકલ સારવાર
સમસ્યાની સ્થિતિ અને ગંભીરતાના આધારે વડોદરા ખાતેની વેલકેર હોસ્પિટલમાં પગ અને પગની ઘૂંટીની વિવિધ સર્જિકલ સારવારની સુવિધા છે.
નીચેની એક વ્યાપક સૂચિ છે:
- પગની આર્થ્રોસ્કોપી
- પગની ઘૂંટી અસ્થિબંધન પુનઃનિર્માણ
- પગની ઘૂંટી સંયુક્ત રિપ્લેસમેન્ટ
- પગની ઘૂંટી અસ્થિવા
- માલ્યુનિયન પગની ઘૂંટી પુનઃનિર્માણ
- મોર્ટન્સ ન્યુરોમા સર્જરી
- હેલક્સ વાલ્ગસ સર્જરી
- ફ્લેટ વાલ્ગસ સર્જરી
- હેગ્લંડ સિન્ડ્રોમ સર્જરી
નોન સર્જિકલ સારવાર
પગની સ્થિતિ માટે બિન-સર્જિકલ સારવાર ઘણીવાર સંરક્ષણની પ્રથમ લાઇન હોય છે અને ઘણી સામાન્ય પગની સમસ્યાઓનું અસરકારક રીતે સંચાલન કરી શકે છે. પગની વિવિધ સ્થિતિઓ માટે અહીં કેટલીક બિન-સર્જિકલ સારવાર છે:
- આરામ અને પ્રવૃત્તિમાં ફેરફાર: અસરગ્રસ્ત પગને આરામ આપવો અને લક્ષણોમાં વધારો કરતી પ્રવૃત્તિઓમાં ફેરફાર કરવાથી પગની ઘણી સ્થિતિઓમાં પીડા અને બળતરા ઘટાડવામાં મદદ મળી શકે છે, જેમ કે પગનાં તળિયાંને લગતું ફાસીટીસ, એચિલીસ ટેન્ડિનિટિસ અને તાણના અસ્થિભંગ.
- ઓર્થોટિક ઉપકરણો: વૈવિધ્યપૂર્ણ ઓર્થોટિક દાખલ અથવા ઓવર-ધ-કાઉન્ટર આર્ચ સપોર્ટ, પગને ટેકો, ગાદી અને ફરીથી ગોઠવણી પૂરી પાડી શકે છે જેથી પીડાને દૂર કરી શકાય અને સપાટ પગ, ઊંચી કમાનો અને વધુ પડતી પ્રજનન જેવી પરિસ્થિતિઓ સાથે સંકળાયેલ બાયોમિકેનિકલ સમસ્યાઓને ઠીક કરી શકાય.
- ફૂટવેરમાં ફેરફાર: પર્યાપ્ત કમાન સપોર્ટ, ગાદી અને અંગૂઠા માટે જગ્યા સાથે સહાયક અને યોગ્ય રીતે ફિટિંગ ફૂટવેર પહેરવાથી દબાણ દૂર કરવામાં અને પગની વિવિધ સ્થિતિઓ સાથે સંકળાયેલ લક્ષણોને ઘટાડવામાં મદદ મળી શકે છે, જેમાં બનિયન, હેમરટો અને ન્યુરોમાસનો સમાવેશ થાય છે.
- શારીરિક ઉપચાર: ભૌતિક ચિકિત્સક દ્વારા સૂચવવામાં આવેલી લક્ષ્યાંકિત કસરતો, સ્ટ્રેચિંગ અને મજબૂતીકરણની તકનીકો પગ અને પગની ઘૂંટીમાં લવચીકતા, શક્તિ અને સ્થિરતા સુધારવામાં મદદ કરી શકે છે, જે પગનાં તળિયાંને લગતું ફાસીટીસ, અકિલિસ ટેન્ડિનિટિસ અને પગની અસ્થિરતા જેવી પરિસ્થિતિઓના સંચાલનમાં મદદ કરી શકે છે.
- આઇસ થેરપી: અસરગ્રસ્ત વિસ્તારમાં આઇસ પેક અથવા કોલ્ડ થેરાપી લાગુ કરવાથી તીવ્ર ઇજાઓ, વધુ પડતા ઉપયોગની પરિસ્થિતિઓ અને પગનાં તળિયાંને લગતું ફાસીટીસ અને સંધિવા જેવી બળતરા પરિસ્થિતિઓ સાથે સંકળાયેલ પીડા, બળતરા અને સોજો ઘટાડવામાં મદદ મળી શકે છે.
- નોનસ્ટીરોઇડ બળતરા વિરોધી દવાઓ (NSAIDs): આઇબુપ્રોફેન (એડવિલ, મોટરિન) અથવા નેપ્રોક્સેન (એલેવ) જેવી ઓવર-ધ-કાઉન્ટર દવાઓ પીડાને દૂર કરવામાં અને સંધિવા, કંડરાનો સોજો અને બર્સિટિસ સહિત વિવિધ પગની સ્થિતિઓ સાથે સંકળાયેલ બળતરા ઘટાડવામાં મદદ કરી શકે છે.
- શારીરિક પદ્ધતિઓ: અલ્ટ્રાસાઉન્ડ થેરાપી, ઇલેક્ટ્રિકલ સ્ટીમ્યુલેશન (જેમ, TENS), અને લેસર થેરાપી જેવી પદ્ધતિઓનો ઉપયોગ હેલ્થકેર પ્રોફેશનલ્સ દ્વારા પીડા ઘટાડવા, હીલિંગને પ્રોત્સાહન આપવા અને પગમાં પેશીઓના કાર્યને સુધારવામાં મદદ કરવા માટે થઈ શકે છે.
- કોર્ટીકોસ્ટેરોઈડ ઈન્જેક્શન્સ: કેટલાક કિસ્સાઓમાં, પગનાં તળિયાંને લગતું ફાસીટીસ, બર્સિટિસ અને સંધિવા જેવી પરિસ્થિતિઓમાં પીડા અને બળતરા ઘટાડવા કોર્ટીકોસ્ટેરોઈડ ઈન્જેક્શનની ભલામણ કરવામાં આવી શકે છે. જો કે, આ ઇન્જેક્શન સામાન્ય રીતે ટૂંકા ગાળાની રાહત માટે આરક્ષિત હોય છે અને લાંબા ગાળાના ઉપયોગ સાથે આડઅસરના જોખમો વહન કરી શકે છે.
- શોકવેવ થેરાપી: એક્સ્ટ્રાકોર્પોરિયલ શોકવેવ થેરાપી (ESWT) એ બિન-આક્રમક સારવાર વિકલ્પ છે જે હીલિંગને ઉત્તેજીત કરવા અને પગનાં તળિયાંને લગતું ફાસીટીસ અને એચિલીસ ટેન્ડિનિટિસ જેવી પરિસ્થિતિઓમાં પીડા ઘટાડવા શોકવેવ્સનો ઉપયોગ કરે છે.
- જીવનશૈલીમાં ફેરફાર: વજન ઘટાડવું, ધૂમ્રપાન છોડવું અને એકંદર માવજતમાં સુધારો કરવા જેવા જીવનશૈલીમાં ફેરફાર કરવાથી પગ પરનો તાણ ઘટાડવામાં મદદ મળે છે અને પગનાં તળિયાંને લગતું ફાસીટીસ, અસ્થિવા અને પેરીફેરલ ન્યુરોપથી જેવી પગની સ્થિતિઓ થવાનું કે બગડવાનું જોખમ ઓછું થાય છે.
આ બિન-સર્જિકલ સારવારો પગની ઘણી સ્થિતિઓનું સંચાલન કરવા માટે અત્યંત અસરકારક હોઈ શકે છે અને શ્રેષ્ઠ પરિણામો પ્રાપ્ત કરવા માટે એકલા અથવા અન્ય ઉપચારો સાથે સંયોજનમાં ઉપયોગમાં લઈ શકાય છે. તમારી ચોક્કસ જરૂરિયાતો અને ધ્યેયોને અનુરૂપ યોગ્ય નિદાન અને વ્યક્તિગત સારવાર યોજના માટે હેલ્થકેર પ્રોફેશનલ સાથે સંપર્ક કરવો આવશ્યક છે.